野球肘とは
 野球肘とは、野球の投球動作によって肘を傷めてしまうスポーツ障害です。
野球肘とは、野球の投球動作によって肘を傷めてしまうスポーツ障害です。
野球は数あるスポーツの中でも肘への負担がかかる投球動作を繰り返すことが多く、特に弱い成長軟骨が肘にある小中学生での発症が目立ちます。
地域のチームなどで野球をする小学生の多くが野球肘を発症していると言われています。
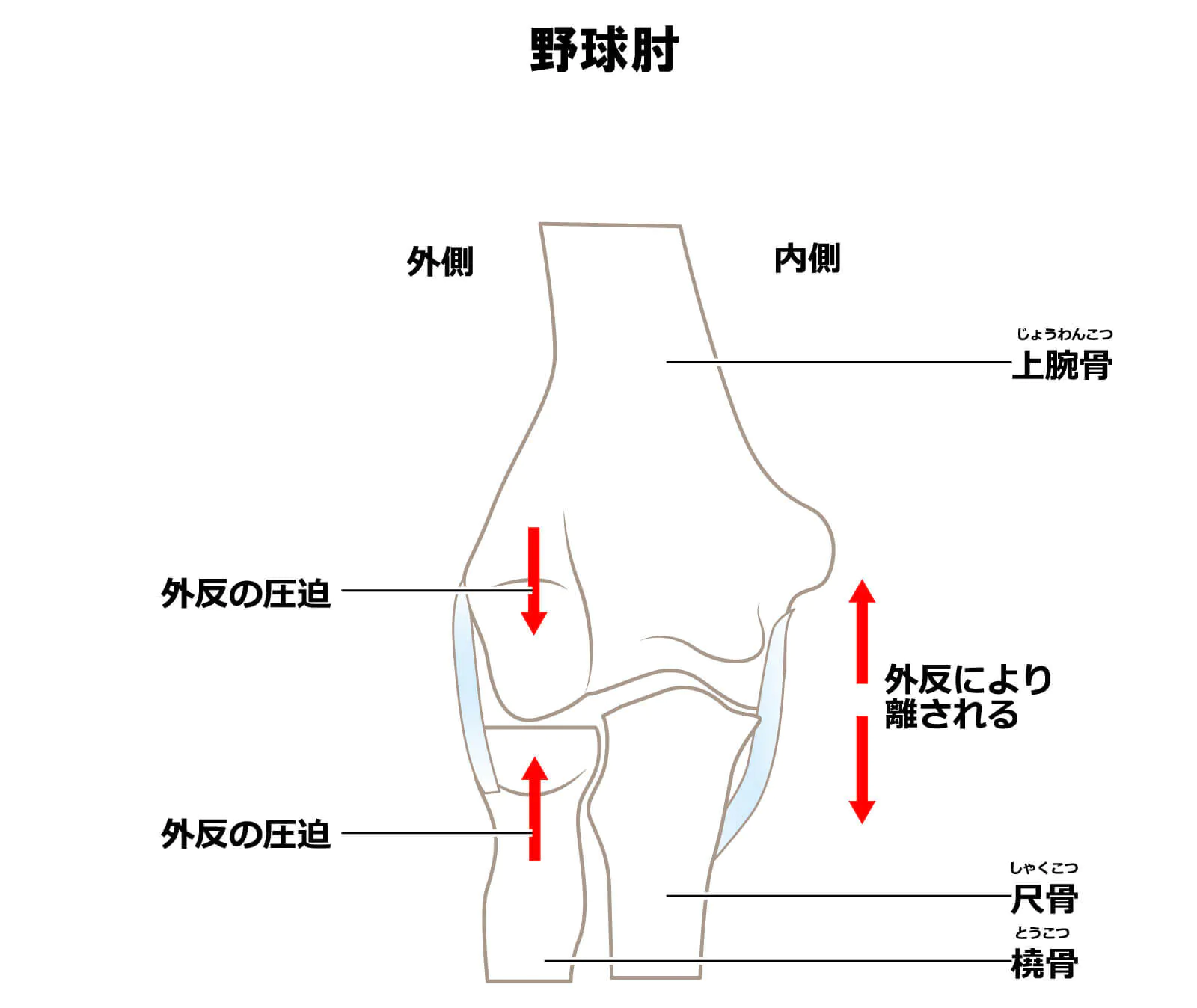
野球肘の種類と原因
野球肘には、以下のような種類があります。
肘の内側
内側の野球肘として代表的なのが、上腕骨内側上顆剥離骨折によるものです。
上腕骨内側上顆骨端核障害(上腕骨内側上顆骨端線離開)
肘の内側の出っ張った部分(上腕内側上顆)の軟骨や骨が離開してしまう状態です。
投球フォームが悪く肘に負担がかかり続けること、肘の柔軟性が不十分であること、ボールを投げすぎることが主な原因になります。
肘の外側
外側野球肘としては、上腕骨小頭離断性骨軟骨炎がよく見られます。
上腕骨小頭離断性骨軟骨炎
関節面の一部が分離し、徐々に進行します。
血流障害や遺伝的要素が下地としてあり、そこに投球動作による肘の負担がかかることで発症するものと考えられます。内側の野球肘よりも長期間の治療を要します。
野球肘の症状

- 投球時、投球後の肘の痛み
- 日に日に増す肘の痛み
- ある1球を投げたときに急激に現れる肘の痛み
- 肘の曲げ伸ばしがしづらい
- 全力で投球できない
初期には、安静時の痛みを感じにくいです。
しかし進行すると、投球に関係のない日常生活におけるちょっとした肘の動作でも痛みを感じるようになります。
野球肘の診断と検査
 問診と触診の上、レントゲン検査、超音波検査などを行い、診断します。
問診と触診の上、レントゲン検査、超音波検査などを行い、診断します。
場合によっては、CT検査、MRI検査が必要になることもあります。
野球肘の治療
肘に痛みを感じたときには、すぐに投球を中止し、お早目に当院にご相談ください。
野球肘の治療では、主に保存療法が行われます。
当院では、PRP療法や体外衝撃波治療にも対応しています。
保存療法
 保存療法には主にリハビリテーションを行います。
保存療法には主にリハビリテーションを行います。
投球を禁止してLIPUS(低出力超音波)やコンディショニングを行い、復帰前には投球フォームの確認をします。
リハビリテーション
ストレッチ、筋力トレーニングなどを行います。再発防止の観点からは、正しいフォームを身に付けることも大切です。
再生療法「PRP療法」
 患者様から採取した血液から、PRP(多血小板血漿)を抽出し、肘へと注射します。
患者様から採取した血液から、PRP(多血小板血漿)を抽出し、肘へと注射します。
PRPによって、傷ついた組織の修復が促されます。
体外衝撃波治療
 肘に衝撃波を照射する治療です。なお、体外衝撃波治療は現在のところ足底腱膜炎の治療においてのみ保険が適用されます。野球肘を含めたそれ以外の障害・疾患に対して行う場合には自費診療となります。
肘に衝撃波を照射する治療です。なお、体外衝撃波治療は現在のところ足底腱膜炎の治療においてのみ保険が適用されます。野球肘を含めたそれ以外の障害・疾患に対して行う場合には自費診療となります。
痛みの原因となる自由神経終末を破壊することで痛みを軽減するとともに、患部の血行改善・血管新生を促す成長因子の産生によって、組織の修復を図ります。
手術療法
プロ、トップアマ選手以外で手術を行うことは稀です。
なお手術が必要になった場合には、提携する病院をご紹介いたします。
野球肘の予防は?
 野球肘を予防するためには、投球動作を行わないのが一番ですが、以下のような方法でも、発症のリスクを抑えることが可能です。
野球肘を予防するためには、投球動作を行わないのが一番ですが、以下のような方法でも、発症のリスクを抑えることが可能です。
十分な準備運動・アイシング
練習開始前には、十分な準備運動をしましょう。肘まわりは、特に時間をかけて伸ばします。
また投球練習後、試合後のアイシングも重要です。
サポーター、テーピングの使用
サポーターやテーピングの使用は、野球肘の予防として有効です。
テーピングは、正しい方法で巻かなければ、投球の邪魔になることがあるため注意が必要です。
ストレッチ・筋力トレーニング
投球動作は、全身の筋肉や柔軟性に支えられています。
ストレッチや筋力トレーニングによって、肘だけでなく、肩関節や股関節の柔軟性、筋力を強化しましょう。
野球肘診療の症例集
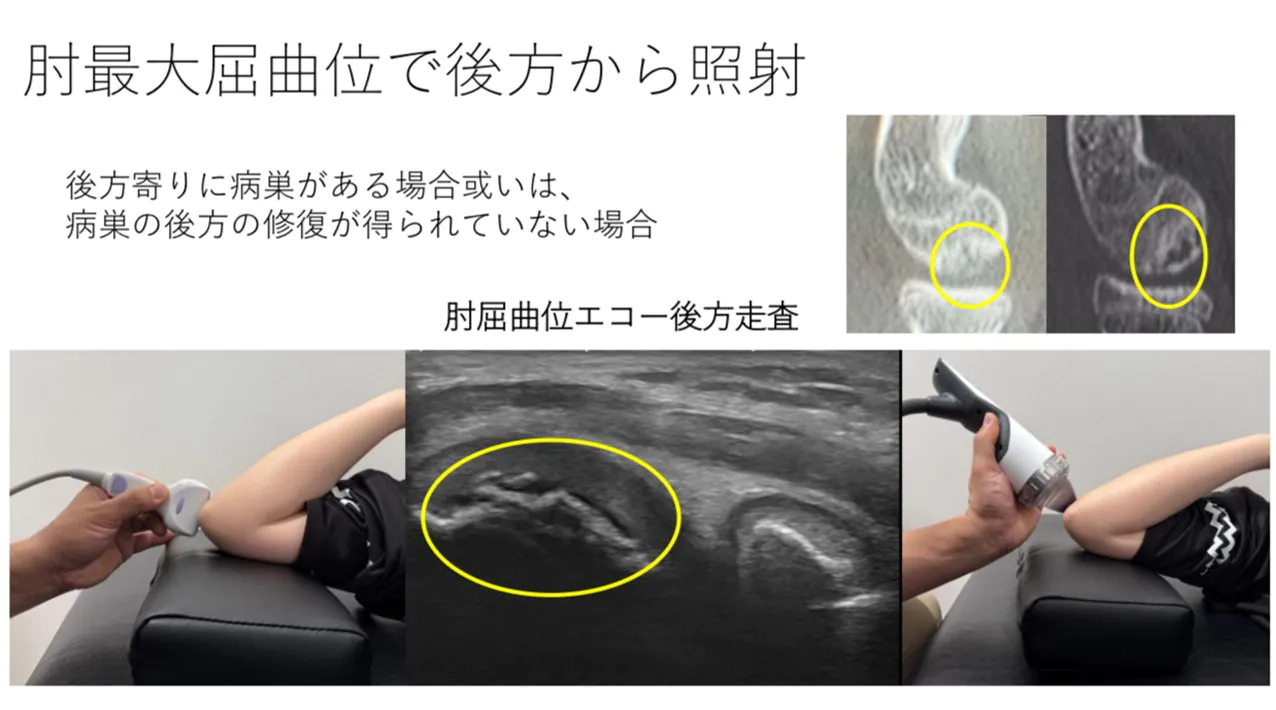
エコーの後方走査と最大屈曲位で後方から照射
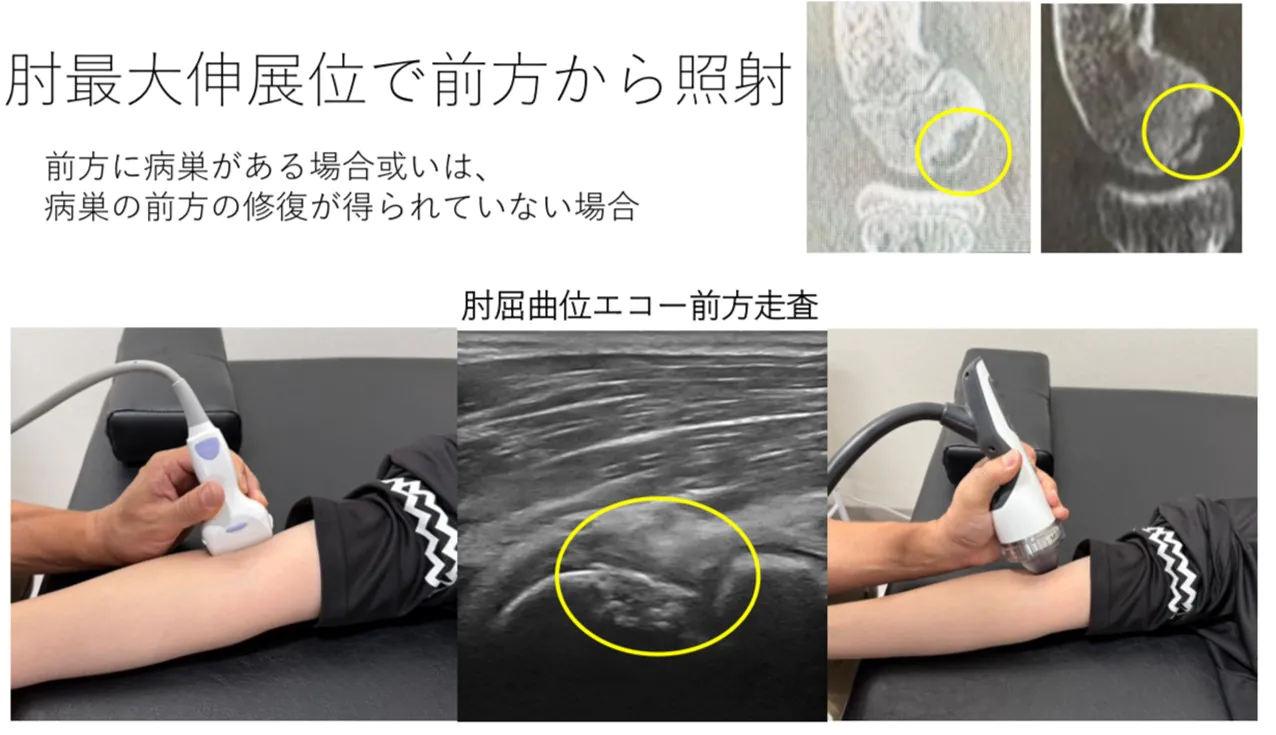
エコーの前方走査と最大伸展位で前方から照射
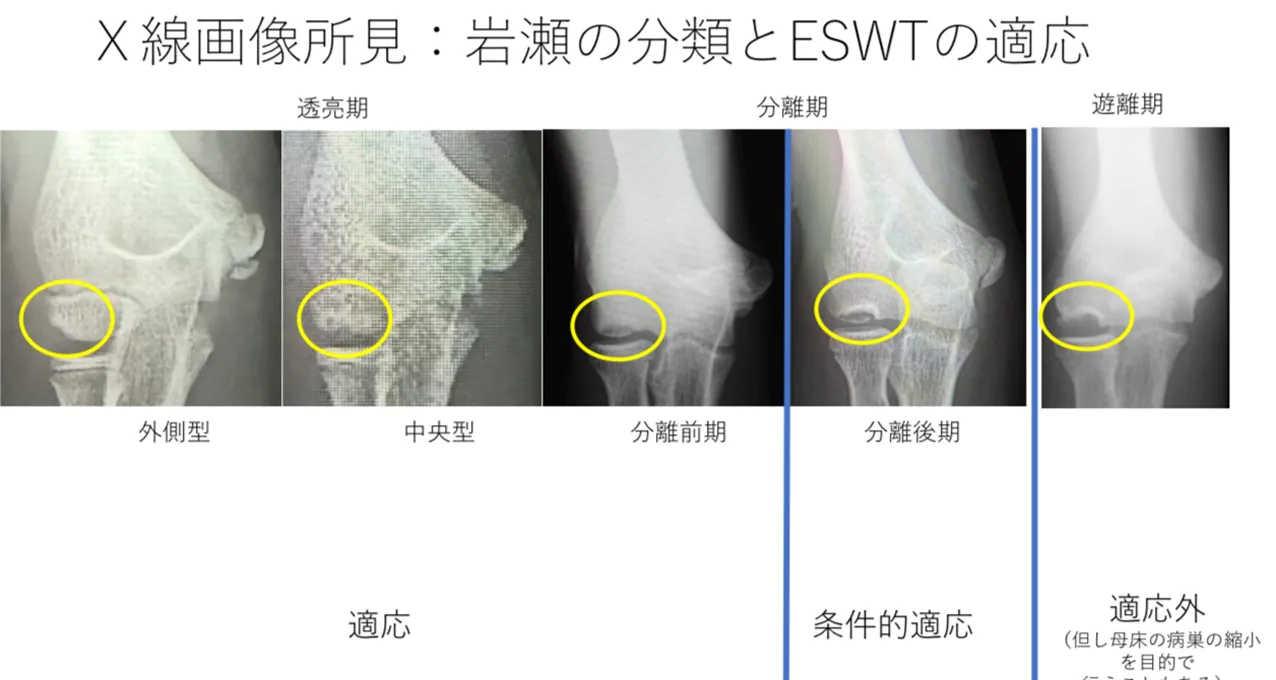
岩瀬の分類とESWTの適応
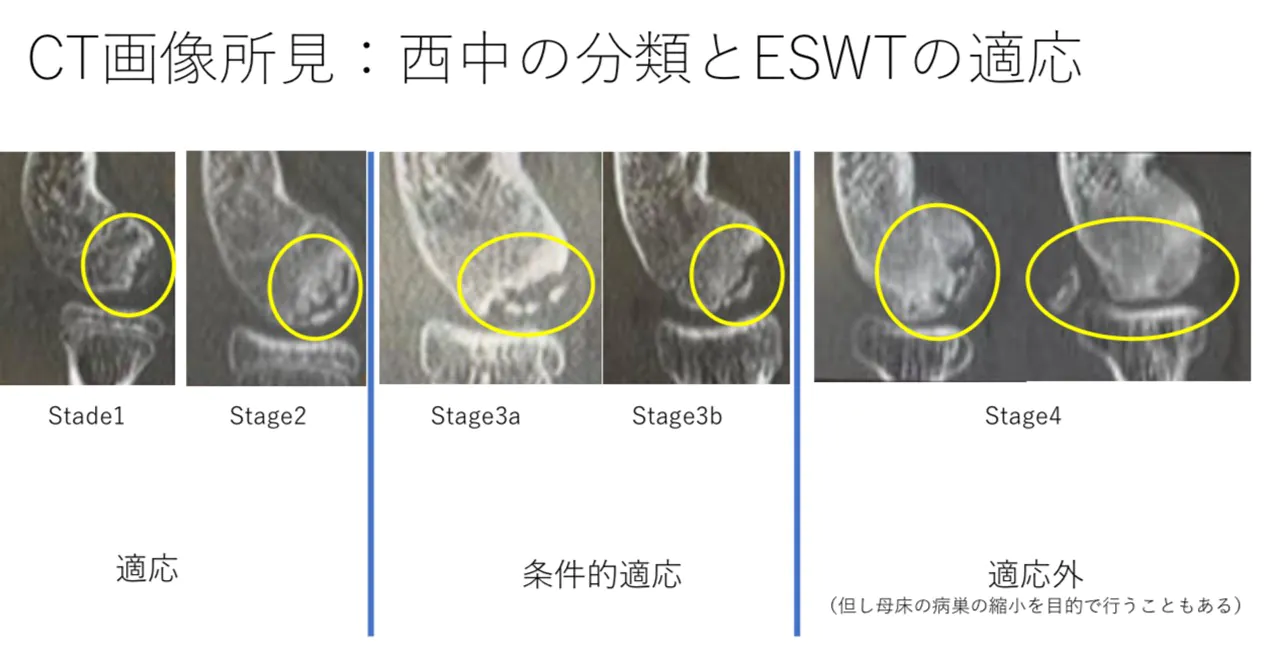
西中の分類とESWTの適応
肘OCDに対する治療のフローチャート
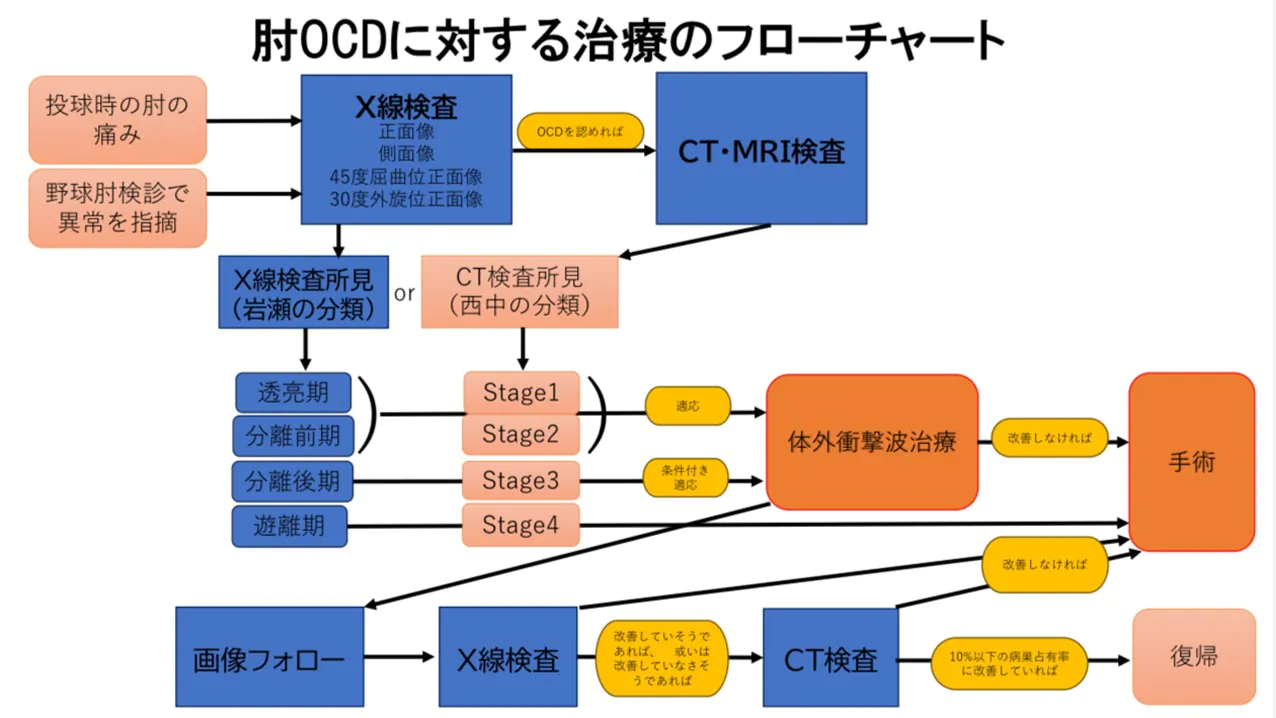 投球時の肘の痛みや、野球肘検診の結果2次検査を目的として初診で来院されたとき、4方向のレントゲン撮影を行う(画像写真)。通常の正面像と側面像に加えて45度屈曲位正面像と30度外旋位斜位像の4方向である。レントゲン画像で岩瀬の分類を行う1)。肘OCDが認められれば、より詳細な病巣の状態や部位を調べるためにCT撮影を行う。CT画像が得られれば、西中分類で不安定性のStage分類を行う2)。透亮期や分離前期或いは、岩瀬の分類の安定性の高いStage 1とStage2の場合はESWTを推奨し、分離後期やStage3は条件的適応としてESWTを勧める。つまり画像フォローで改善が得られない場合手術を勧める。遊離期やStage4はESWTの適応外として手術を勧める。遊離期やStage4であってもすぐに手術ができないときには、母床骨の病巣部分の縮小のためにESWTを行う場合がある。
投球時の肘の痛みや、野球肘検診の結果2次検査を目的として初診で来院されたとき、4方向のレントゲン撮影を行う(画像写真)。通常の正面像と側面像に加えて45度屈曲位正面像と30度外旋位斜位像の4方向である。レントゲン画像で岩瀬の分類を行う1)。肘OCDが認められれば、より詳細な病巣の状態や部位を調べるためにCT撮影を行う。CT画像が得られれば、西中分類で不安定性のStage分類を行う2)。透亮期や分離前期或いは、岩瀬の分類の安定性の高いStage 1とStage2の場合はESWTを推奨し、分離後期やStage3は条件的適応としてESWTを勧める。つまり画像フォローで改善が得られない場合手術を勧める。遊離期やStage4はESWTの適応外として手術を勧める。遊離期やStage4であってもすぐに手術ができないときには、母床骨の病巣部分の縮小のためにESWTを行う場合がある。
ESWTははじめの3回までは2週間に1回のペースでそれ以降は4週間に1回のペースでESWTを行う。2-4週間に1回の頻度でレントゲンフォローを行い、骨癒合が得られたと思われたらCT撮影を行う。治療の続行は前回との画像比較で少しでも修復が得られていれば治療を続行するが、全く修復が得られていない場合は投球中止や肘に負担がかかることの中止の徹底が出てきていない場合が多いので、投球中止を徹底させる。2回連続でレントゲン画像所見の変化が得られてなければCT精査を行う。少しでも骨癒合が得られていれば治療を続行させる。CT画像でも骨癒合が得られていなければ手術を勧める。また画像所見で改善は得られているが修復していない部位がある場合はその部位を中心に照射していく。CT画像で病巣占拠率が上腕骨小頭全体の10%未満に達したら骨癒合が得られたとして投球復帰を許可する。一方で遊離期であったとしても、或いは経過の中で関節片が完全に遊離してしまっている場合は本来なら手術の適応であるが、遊離した軟骨片がロッキングを起こさず、母床骨にまだ修復の余地があり、かつ今すぐ手術ができない場合、母床骨の病巣縮小のために照射を行う場合がある。それにより手術のグレードを下げることが期待できる。
病巣占拠率及び修復の指標

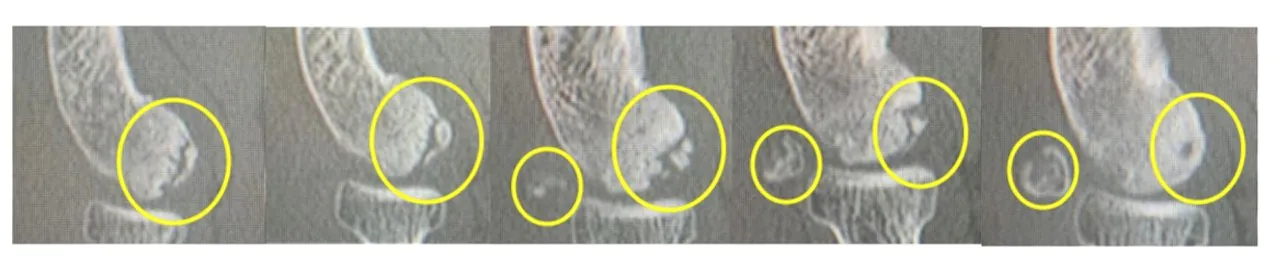
症例提示
症例1 4か月で修復が得られた症例
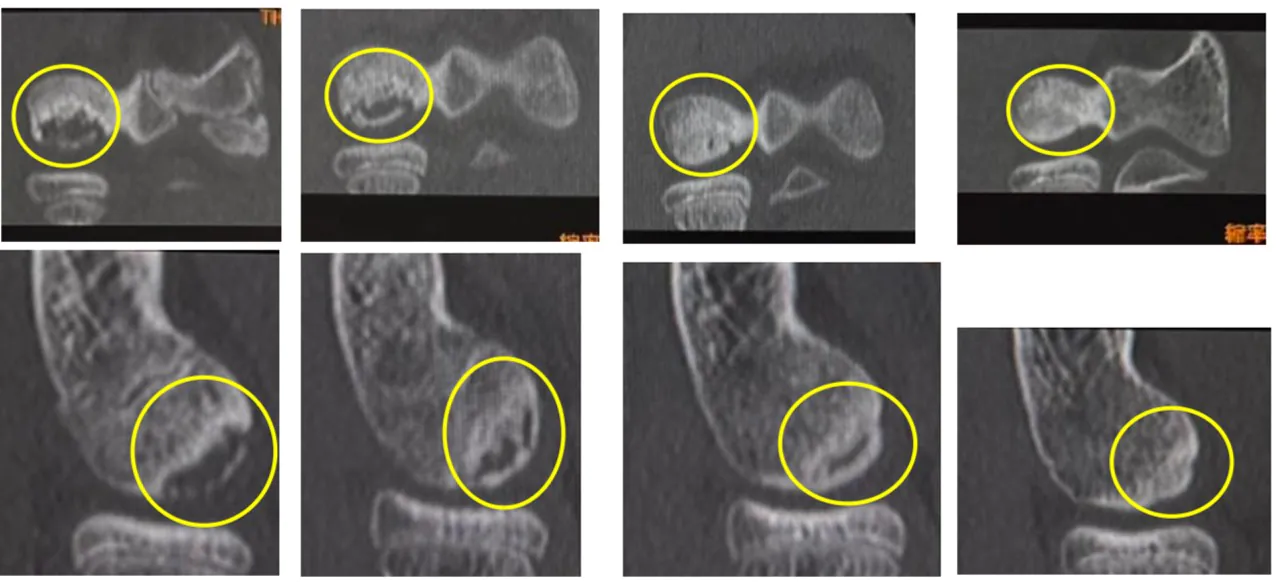
症例2 分離後期でも修復が得られた症例
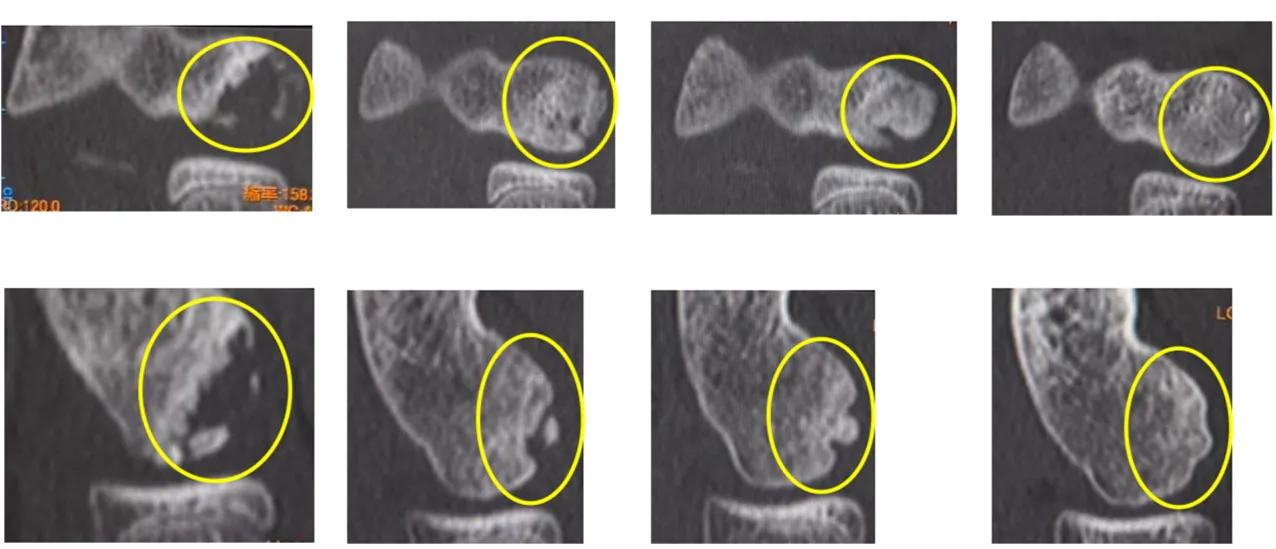
症例3 骨端線閉鎖後でも修復が得られた症例
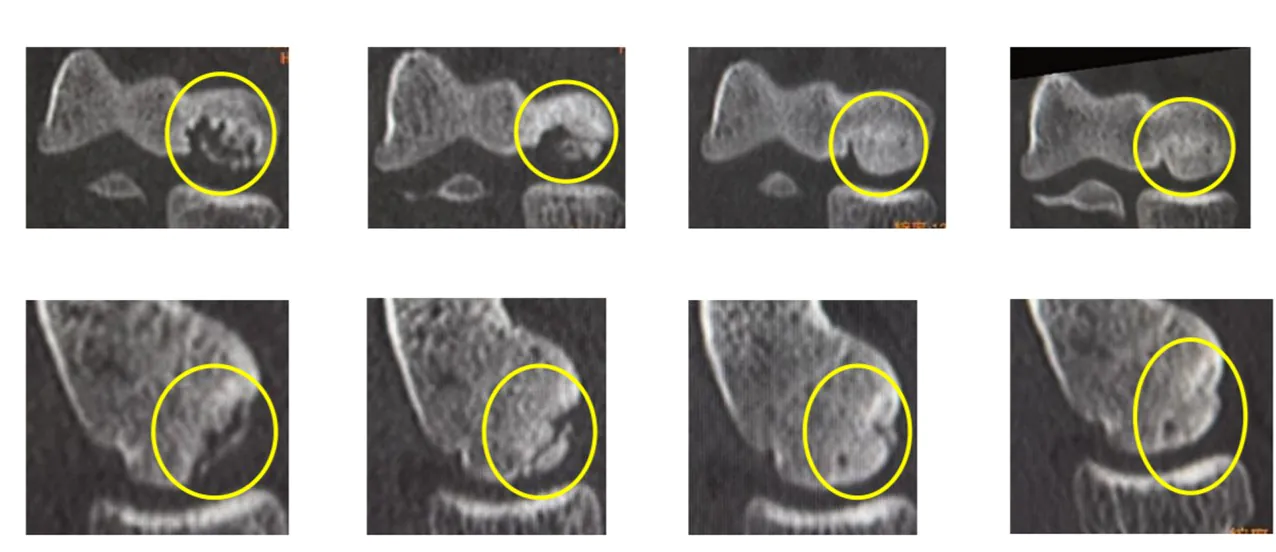
症例4 遊離期の症例に照射して骨癒合が得られなかったが母床骨が修復して縮小手術になった症例